Over urachuskanker
Symptomen
Urachuskanker is kanker van de urachus, het wordt ook wel urachuscarcinoom genoemd. De urachus is een kanaal dat tijdens de embryonale fase wordt gevormd. Het is de verbinding tussen de navelstreng en de blaas.
Urachuskanker is zeer zeldzaam en wordt vaak in een ver gevorderd stadium ontdekt. In Nederland krijgen jaarlijks ongeveer 10 mensen de diagnose urachuskanker, dit zijn meestal jongvolwassenen. De overlevingskans na 5 jaar ligt tussen de 50% en 60%.
Symptomen van urachuskanker
Urachuskanker geeft in het begin meestal geen klachten. Daarom wordt de ziekte in veel gevallen pas in een laat stadium ontdekt. Een veel voorkomend symptoom is bloed in de urine. Andere symptomen kunnen zijn:
- Buikpijn
- Zwelling in de buik, rondom de navel
- Slijm in de urine
Als de tumor in je urachus groter groeit, dan kun je deze aan de buitenkant van je buik voelen. Je voelt dan een zwelling onder je navel. Als de kankercellen uitgezaaid zijn, dan kan de vorm van je navel veranderen. Je kan dan een verkleuring, zwelling of een rode dikke rand zien. Het kan dan ook zijn dat er vocht uit je navel lekt.
Het is belangrijk dat je bij deze symptomen naar de huisarts gaat. Bloed in de urine hoeft er niet altijd te zijn als je naar het toilet gaat. Soms is het bloed er slechts op enkele dagen. Of kan het bloed alleen onder de microscoop gezien worden. Als je bloed in je urine hebt, betekent dat meestal niet dat je urachuskanker hebt. Maar het is wel belangrijk om het te laten onderzoeken door een arts.
Onderzoeken bij urachuskanker
Bij één van de symptomen van urachuskanker onderzoekt de huisarts meestal eerst je urine. Een ontsteking van je blaas kan ook de oorzaak zijn van je symptomen. Maar als niet duidelijk is waar je symptomen vandaan komen, kan de huisarts onderzoek aanvragen in het ziekenhuis. Je wordt dan doorverwezen naar een uroloog. Een uroloog is een arts die gespecialiseerd is in de blaas, nieren en urinewegen.
Onderzoeken bij urachuskanker
Om te onderzoeken of jeurachuskanker hebt, doet een uroloog onderzoek naar je symptomen. Dit kan gedaan worden met de volgende onderzoeken:
Urineonderzoek
Bij bloed in de urine wordt in eerste instantie eerder aan blaaskanker gedacht, omdat urachuskanker zo zeldzaam is. Vaak krijg je als eerste een onderzoek van je urine. Hiervoor moet je vaak een potje met urine inleveren. Met urineonderzoek kan een arts zien of er andere oorzaak is voor je klachten. Een arts kan je urine ook onder de microscoop bekijken. Als er bloed in de urine zit, dan kunnen de kankercellen van het bloed soms in de urine te zien zijn.
Cystoscopie (kijkonderzoek)
Vaak is meer onderzoek nodig om de diagnose te kunnen stellen. Meestal wordt dan een cystoscopie gedaan. Bij dit kijkonderzoek wordt een camera (cystoscoop) via de plasbuis ingebracht en onderzoekt de uroloog de binnenkant van de blaas en de plasbuis. Dit onderzoek is niet prettig, maar de meeste mensen vinden het geen pijn doen.
CT-scan en echografie
Met dit extra onderzoek kijkt de arts naar de precieze locatie van de tumor. Als de tumor doorgegroeid is, dan kan de arts op een scan zien hoever de doorgroei is. Als de tumor uitgezaaid is in andere delen van het lichaam, dan is dat ook met een scan te zien.
Weefselonderzoek
Om te bevestigen of je urachuskanker hebt, is het nodig om weefselonderzoek te doen. Het wegnemen van een stukje weefsel voor onderzoek heet een biopsie.
Diagnose
Als uit de onderzoeken blijkt dat je urachuskanker hebt, dan is dat heel heftig. Het kan zijn dat je bij het gesprek met de arts al direct hoort welke vorm van urachuskanker je hebt. Of de arts kan zeggen dat er nog meer onderzoek nodig is om uit te zoeken welke vorm en welk stadium van urachuskanker je precies hebt. Het kan dus zo zijn, dat nog niet meteen duidelijk is hoe het zit.
Soorten urachuskanker en uitzaaiingen
Misschien is bij het eerste gesprek al meer bekend over de soort urachuskanker die je hebt. Vaak gaat het bij urachuskanker om adenocarcinomen. Dit zijn tumoren die ontstaan vanuit de kliercellen. Maar ook sarcomen, kleincellige carcinomen, urotheelcarcinomen en mengvormen kunnen voorkomen. Je arts kan je hier meer over vertellen. Bij urachuskanker moet ook duidelijk worden of je uitzaaiingen hebt. Daarom krijg je vaak nog extra onderzoek.
In gesprek met je arts
De uitslagen van de onderzoeken en de diagnose hoor je in een gesprek met je arts. Vaak is dit de uroloog. De arts vertelt je welk soort urachuskanker je hebt, in welk stadium de kanker is en welke behandelingen hierbij passen.
Voorbereiden op het gesprek
Bij een gesprek met een arts hoor je vaak veel nieuwe informatie. Het is moeilijk om alles te onthouden. Neem daarom altijd iemand mee om je te helpen. Je kunt het gesprek ook opnemen, zodat je het later nog eens terug kan luisteren.
Tijdens het gesprek
Artsen vinden het belangrijk dat je hun uitleg begrijpt. Is iets niet duidelijk, geef dat dan aan en vraag rustig om uitleg. Het is niet erg om vaker dezelfde vraag te stellen.
Welke behandelingen zijn er voor mij?
Probeer een goed beeld te krijgen van de verschillende opties voor behandeling. Welke informatie heb je nodig om samen met de arts een besluit te nemen over jouw behandeling? Het is ook goed om te praten over jouw persoonlijke situatie en wat jij belangrijk vindt. Drie vragen kunnen je helpen. Kijk ook op samenbelissen.nl:
- Wat zijn mijn mogelijkheden?
- Wat zijn de voordelen en de nadelen van die mogelijkheden?
- Wat betekent dat in mijn situatie?
Zit ik in het goede ziekenhuis?
Het is belangrijk dat je naar een ziekenhuis gaat dat zo veel mogelijk ervaring met de behandeling van urachuskanker heeft. Want, hoe vaker een arts (en een ziekenhuis) een bepaalde behandeling uitvoert, hoe beter hij of zij er in wordt.
Het Antoni van Leeuwenhoek behandelt de meeste patiënten. Dit gespecialiseerde ziekenhuis doet onderzoek naar urachuskanker en biedt bepaalde behandelingen aan die elders niet gedaan worden. Bespreek altijd met je arts een verwijzing naar dit ziekenhuis.
Op de website ziekenhuiskiezenbijkanker.nl vind je veel informatie en tips over ziekenhuiskeuze.
Na het gesprek
Neem de tijd om over het gesprek na te denken. Je hoeft vaak niet meteen te beslissen. Je mag altijd om meer uitleg vragen. Iedere patiënt heeft het recht om zijn of haar eigen dossier in te zien. Het is vaak mogelijk om online je medisch dossier in te zien. Je leest er meer over op de website van de Rijksoverheid.
Stel je vraag aan een professional
Via Vraag het een professional op kanker.nl kun je vragen stellen aan een deskundige over urachuskanker. Goed om te weten: de professionals op deze website vervangen nooit je eigen arts, verpleegkundige of hulpverlener. Die blijft altijd je eerste aanspreekpunt.
Je kunt bijvoorbeeld een vraag stellen over je diagnose of de onderzoeken die je krijgt. Of vragen over je behandeling en de bijwerkingen daarvan. Ook kun je terecht voor vragen over je leven met/na kanker. De deskundige kan met je meedenken en uitleg geven.
Behandeling, wat betekent dat?
Als de arts heeft vastgesteld dat je urachuskanker hebt, dan zal de arts een operatie voorstellen. Welke behandeling je krijgt, hangt af van of er uitzaaiingen zijn. Een ander woord voor uitzaaiingen is metastasen.
- Heb je geen uitzaaiingen, dan beperkt de tumor zich dus tot de urachus. De arts dan verwijdert dan een stuk van de blaas, de hele urachus en de navel. Soms krijg je na de operatie nog chemotherapie. Kankercellen die eventueel na de operatie in je lijf zijn achtergebleven, worden zo vernietigd. Ook heel kleine, onzichtbare uitzaaiingen (micrometastasen) worden zo vernietigd.
- Als de tumor is doorgegroeid in organen in de buikholte, dan bekijkt de arts of de tumor met aangetaste organen kan worden verwijderd. Als dat kan, dan wordt tijdens de operatie de buikholte ook nog gespoeld met verwarmde chemotherapie. Dit noem je de HIPEC-procedure.
- Is de tumor uitgezaaid naar organen die verder van de urachus afliggen, dan noem je dat uitgezaaide urachuskanker of urachuskanker met metastasen op afstand. Mensen met uitgezaaide urachuskanker krijgen een andere behandeling dan mensen zonder uitzaaiingen. Als de urachuskanker is uitgezaaid naar andere delen van je lichaam, betekent dat meestal dat genezing niet mogelijk is. Je krijgt een behandeling om de groei van de kanker te remmen en om je klachten te verminderen. Dit noem je palliatieve zorg.
Omdat urachuskanker zeldzaam is en omdat een eventuele HIPEC-procedure niet in elk ziekenhuis kan worden gegeven, is het raadzaam de kanker te laten behandelen in een ziekenhuis dat ervaring heeft met de urachuskanker. Het Antoni van Leeuwenhoek behandelt de meeste patiënten. Dit gespecialiseerde ziekenhuis doet onderzoek naar urachuskanker en biedt bepaalde behandelingen aan die elders niet gedaan worden. Bespreek altijd met je arts een verwijzing naar dit ziekenhuis.
Behandelschema urachuskanker
Dit schema geeft een algemeen beeld van de behandeling van urachuskanker. Je arts overlegt altijd wat voor jou en jouw situatie de beste behandeling is.
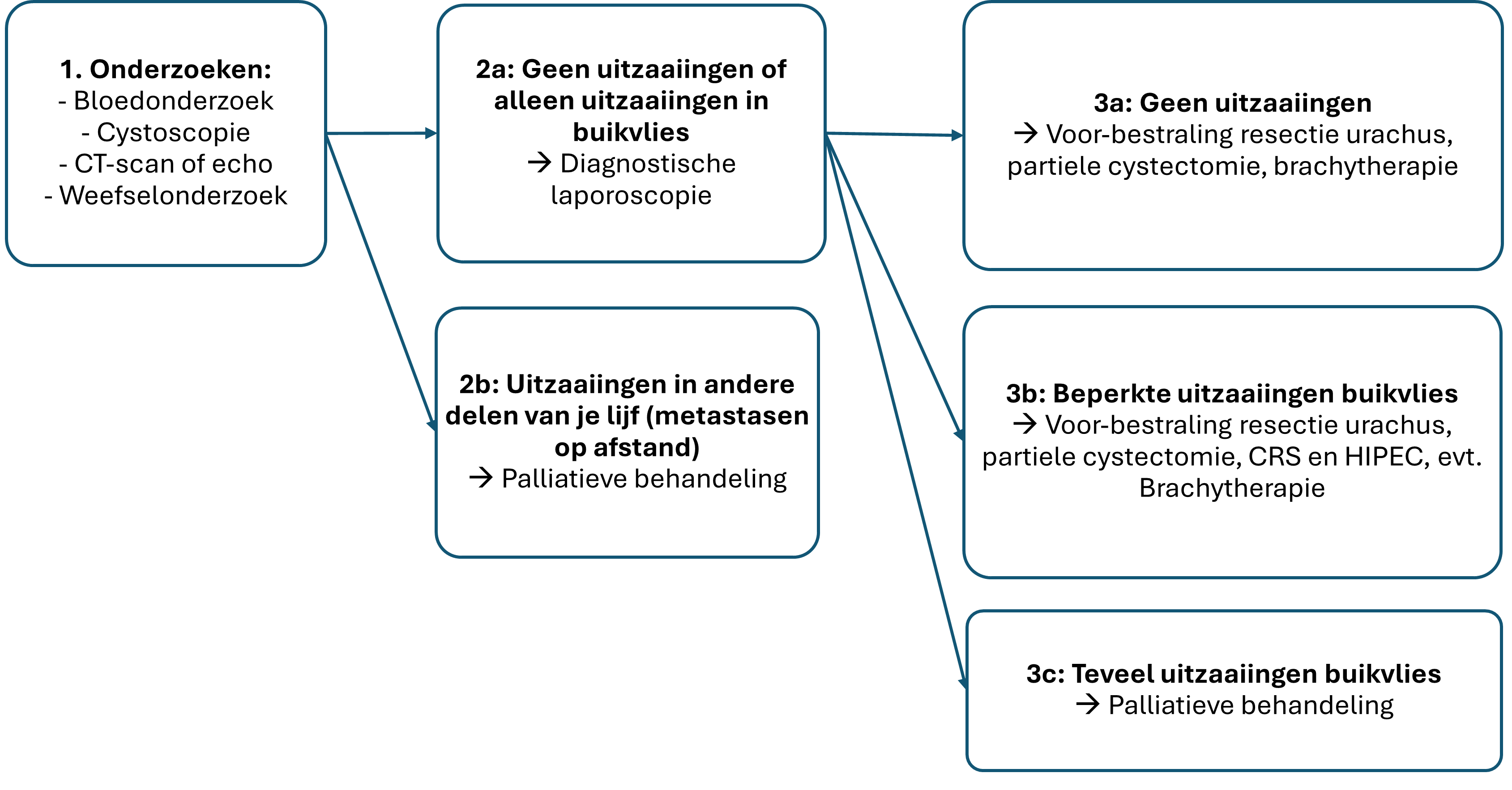
Operatie
Veel mensen met urachuskanker krijgen een operatie. De arts verwijdert dan de urachus met de tumor en een stuk van de blaas. Deze operatie heet een cystectomie. Het kan zijn dat je voor je operatie chemotherapie krijgt.
Inwendige bestraling
Inwendige bestraling is bestraling van binnenuit. Dit noem je ook wel brachytherapie. Als je een kleine tumor hebt, kan inwendige bestraling soms een mogelijkheid zijn. Dit gebeurt niet vaak. Vaak krijg je eerst uitwendige bestraling (bestraling door je huid heen) voordat je inwendige bestraling krijgt. Voor inwendige bestraling moet je geopereerd worden.
Uitwendige bestraling
Uitwendige bestraling noem je ook wel radiotherapie. Als je naast uitwendige bestraling ook chemotherapie krijgt, dan heet het chemoradiatie. Als je niet fit genoeg bent voor een operatie of chemoradiatie, kan behandeling met alleen bestraling een mogelijkheid zijn.
HIPEC-behandeling of procedure
Bij de HIPEC-behandeling spoelen de artsen tijdens een operatie je buik met warme chemotherapie. Dit zorgt ervoor dat de chemotherapie direct bij de kankercellen komt. Je krijgt zo minder bijwerkingen dan bij gewone chemotherapie. De praatkaart Dit is HIPEC legt duidelijk uit wat het is.
Meer informatie op andere websites
Op de website kanker.nl staat toegankelijke informatie over kankersoorten. Je vindt er ook meer informatie over de behandelingen bij urachuskanker.
Herstel en nazorg
Urachuskanker en de behandelingen ervan brengen vaak lichamelijk ongemak met zich mee. Zoals vermoeidheid, pijn of veranderingen bij intimiteit en seksualiteit. Veel mensen ervaren ook andere klachten zoals minder concentratie, angst, somberheid of aantasting van gevoel van eigenwaarde. Het is goed om dit ook met je arts te bespreken. Het kan zijn dat de arts je kan doorverwijzen voor extra hulp bij jouw lichamelijke of mentale klachten.
Overlevingscijfers
De overlevingscijfers bij urachuskanker zijn de laatste jaren ongeveer gelijk gebleven. Mensen bij wie urachuskanker vroeg ontdekt wordt, hebben na behandeling goede vooruitzichten op genezing. Voor de kans op overleving is het daarom belangrijk te weten in welk stadium de tumor is. Na 5 jaar is de overleving van mensen met urachuskanker tussen de 50 en 60%.
Dit zijn gemiddelde cijfers. Het is belangrijk om jouw persoonlijke situatie met je arts te spreken.
Nazorg en controle
Na de behandeling van urachuskanker blijf je onder controle bij je arts. In het eerste en het tweede jaar na je behandeling, is de controle meestal iedere drie maanden. In de jaren daarna hoef je vaak nog maar twee keer per jaar op controle te komen. Hoe vaak de controle is, is afhankelijk van de tumor en het risico op terugkeer of uitbreiding van de ziekte.
Terugkeer, uitbreiding of uitzaaiing
Ondanks de behandeling is er een risico dat de tumor terugkeert. De controle is onder meer bedoeld om in een vroeg stadium eventuele terugkeer van de ziekte op te sporen. De kans op terugkeer of uitbreiding van de ziekte is per persoon verschillend. Als de ziekte terugkeert, wordt opnieuw onderzoek gedaan en volgt daaruit een behandeladvies.
Behandeling van uitgezaaide urachuskanker
Mensen met uitgezaaide urachuskanker krijgen een andere behandeling dan mensen zonder uitzaaiingen. Als de kanker is uitgezaaid naar andere delen van je lichaam, betekent dat meestal dat genezing niet mogelijk is. Je krijgt een behandeling om de groei van de kanker te remmen en om je klachten te verminderen. Dit noem je palliatieve zorg.
Palliatieve fase
Bij uitzaaiingen in andere organen begint vaak de palliatieve fase. De palliatieve fase wordt vaak verward met zorg in de stervensfase. Dit is niet juist, palliatieve zorg is veel breder. Dat je niet meer kan genezen van urachuskanker, hoeft niet te betekenen dat je snel sterft. Hoelang deze fase duurt, verschilt per persoon. Palliatieve zorg helpt mee aan een goede kwaliteit van leven als genezing niet meer mogelijk is. Lees meer over niet meer beter worden.
Meedoen met studies
Als je urachuskanker hebt, kun je soms meedoen aan wetenschappelijke studies. Dit noem je ook wel wetenschappelijk onderzoek of trials. De studies zijn gericht op het verbeteren van bestaande behandelingen en operatietechnieken. Of ze richten zich op het ontwikkelen van nieuwe medicijnen, zoals immuuntherapie. Er zijn ook studies die onderzoek doen naar het DNA van kanker of naar de kwaliteit van leven met kanker. Bij sommige studies mogen alleen mensen met een bepaalde kankersoort meedoen, maar er zijn ook veel studies waarbij de kankersoort niet uitmaakt.
Wetenschappelijk onderzoek naar urachuskanker
Artsen en wetenschappers zijn steeds op zoek naar nieuwe en betere behandelingen voor kanker. Wetenschappelijk onderzoek is daarvoor de basis. In Nederland wordt alleen in het Antoni van Leeuwenhoek wetenschappelijk onderzoek gedaan naar urachuskanker. Via deze link lees je een interview met dr. Bas van Rhijn, uroloog in het Antoni van Leeuwenhoek.
Denk je erover om mee te doen met een studie?
Bespreek dit met je arts. Het is nooit verplicht om mee te doen aan een studie.
Op de website van kanker.nl vind je een overzicht van alle kankerstudies.
Lotgenotencontact
Heb jij of je naaste de diagnose urachuskanker gekregen? Waarschijnlijk heb je veel vragen. Veel mensen hebben behoefte om te praten met iemand die hetzelfde meemaakt of heeft meegemaakt. Als patiëntenvereniging brengen wij lotgenoten met elkaar in contact en bieden we steun met ervaringsverhalen. Zo kun je jouw ervaringen uitwisselen en je angsten, onzekerheden en verdriet delen.

